La salute: un diritto umano, non un bene di consumo
La salute è la chiave per il benessere fisico, mentale e sociale; ed è un diritto universale di ogni individuo. Tuttavia, nel mondo sono presenti moltissime disuguaglianze tali da rendere gran parte della popolazione mondiale costretta a una situazione sanitaria carente e compromessa; sono in aumento le persone che devono affrontare maggiori difficoltà finanziarie per poter pagare i servizi sanitari essenziali. Il fatto più tragico è che ad essere lasciate indietro sono proprio le persone più vulnerabili, povere ed emarginate. Ma, se la salute è un diritto fondamentale, le cure devono essere accessibili e fornite equamente a tutti i pazienti, senza discriminazioni. È indispensabile, dunque, impegnarsi affinché tutti possano godere dell’accesso alle cure e nessuno sia lasciato indietro. Solo in questo modo potremo dire di avere a cuore la vita delle persone; perché, se la salute è un diritto, battersi per il suo rispetto universale è un dovere.
di Valeria Tusa

La salute è la risorsa più preziosa che abbiamo ed è un investimento a lungo termine per tutti, necessario per realizzare appieno il potenziale umano. Una buona salute consente ai bambini di imparare, avere un’infanzia serena e sviluppare le loro potenzialità; permette agli adulti di lavorare ed aumentare la produttività; aiuta le persone a fuggire dalla povertà; contribuisce a una miglior qualità della vita e alla pace mondiale; ed è la chiave per uno sviluppo sociale ed economico a lungo termine.
La salute e il benessere, quindi, rappresentano un interesse vitale per ogni individuo, famiglia e comunità. Pertanto, massimizzarli attraverso tutte le fasi della vita è un diritto fondamentale per tutti e non dovrebbe costituire un privilegio per pochi. Infatti, la salute è un diritto universale. Per l’articolo 25 della Dichiarazione Universale dei Diritti Umani: «Ogni individuo ha diritto ad un tenore di vita sufficiente a garantire la salute e il benessere proprio e della sua famiglia, con particolare riguardo (…) alle cure mediche e ai servizi sociali necessari».
Come afferma anche lo Statuto dell’OMS: «Il godimento del più alto livello di salute raggiungibile costituisce uno dei diritti fondamentali di ogni essere umano». Con salute, è utile sottolineare, non si intende la semplice assenza di malattia, ma uno stato di completo benessere fisico, mentale e sociale. In questo modo essa determina lo sviluppo globale dell’individuo e valorizza tutte le sue risorse personali e sociali.
Il benessere dei singoli, poi, è connesso a quello degli altri: giova all’intera società e a tutti i settori. Di conseguenza, i miglioramenti in materia di salute devono essere il prodotto di una politica efficace a tutti i livelli di governo e degli sforzi di collaborazione tra tutti gli ambiti della società.
Garantire a tutti, quindi, uno stato di buona salute rappresenta un fattore fondamentale per la qualità della vita delle persone, per il benessere globale della collettività e per raggiungere lo sviluppo sostenibile. Per tali motivi, questo è proprio uno degli obiettivi dell’Agenda 2030 stilata dalle Nazioni Unite.
Come noto, infatti, nel 2015 l’ONU ha lanciato gli Obiettivi per lo Sviluppo Sostenibile (SDGs). Tra questi, la salute e il benessere, formalmente sanciti nel 3° dei 17 SDGs, sono centrali e strettamente correlati a molti altri obiettivi. In particolare, l’SDG 3 è composto da 13 target, ma anche in altri SDGs sono presenti ulteriori target strettamente correlati alla salute (2.2 su malnutrizione, 6.1 su acqua potabile; 6.2 su servizi igienici; 7.1 su fonti energetiche; 11.6 su qualità dell’aria e gestione dei rifiuti; 13.1 sui rischi collegati al clima e disastri naturali; ecc.).
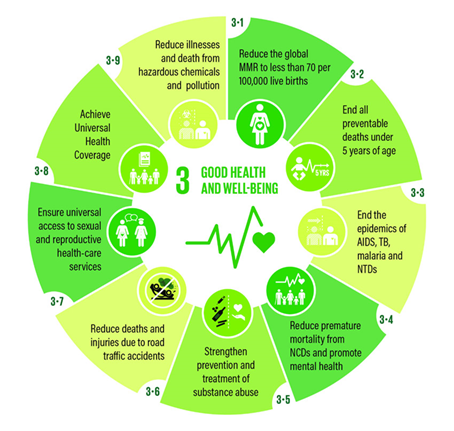
Questo obiettivo è molto ambizioso in quanto mira a garantire in tutto il mondo un medesimo standard di prevenzione, assistenza e cura, annullando l’ingiusto divario tra Paesi ricchi e poveri. Pertanto, è un traguardo imprescindibile per dare all’umanità un futuro felice, stabile e sano; è una sfida importante contro le malattie e le condizioni di malessere, che si propone, tra i molti target, di proteggere la salute materna e quella infantile, garantire l’accesso all’assistenza sessuale e riproduttiva, porre fine alle malattie trasmissibili e al disagio mentale, combattere le conseguenze di fumo e sostanze stupefacenti.
Nello specifico, il target 3.8 si concentra sul raggiungimento di una copertura sanitaria universale (Universal Health Coverage, abbreviato in UHC) che garantisca la protezione dai rischi finanziari, un accesso equo ai servizi sanitari di base, a farmaci e a vaccini sicuri, efficaci, di qualità e convenienti per tutti.
Ma da dove trae origine il tema dell’UHC? Come viene ben evidenziato dall’ISS nel documento La copertura sanitaria universale nel mondo, la base storico-culturale dell’UHC deriva dalla Conferenza di Alma Ata del 1978 con il suo slogan Health for All by the year 2000. È stata, di fatto, la Dichiarazione di Alma Ata a introdurre il concetto della Primary Health Care (PHC) come chiave per riuscire a fornire a tutti una salute migliore attraverso l’accesso universale ai farmaci e alle terapie essenziali.
La Dichiarazione, inoltre, affermava che l’assistenza sanitaria primaria doveva comprendere l'educazione sui principali problemi di salute, la promozione di un sistema di approvvigionamento alimentare e di una corretta alimentazione, un'adeguata disponibilità di acqua sicura e il miglioramento delle condizioni igieniche fondamentali, oltre all'assistenza sanitaria materna e infantile, l'immunizzazione contro le principali malattie infettive, la prevenzione e il controllo delle malattie endemiche locali e un appropriato trattamento delle malattie e delle lesioni più comuni. Essa, quindi, esortava tutte le nazioni ad agire in uno spirito di stretta cooperazione per garantire a ogni individuo l’assistenza sanitaria primaria perché riconosceva nella salute un beneficio per tutti.

Un'ulteriore elaborazione dell’UHC è riconducibile alla Carta di Ottawa del 1986, che intendeva la salute non come un mero obiettivo da raggiungere, ma come una risorsa per la vita di tutti i giorni. Così la concezione di salute aveva acquistato una visione più ampia, comprendendo anche l’educazione, l’igiene e l’attenzione a stili di vita e stili alimentari più sani. Di conseguenza, la promozione della salute non era più vista come esclusiva responsabilità del settore sanitario, ma andava allargata ad altri settori (ad esempio il settore alimentare, agricolo, educativo, comunicativo, ecc.).
Il concetto della copertura sanitaria universale è stato però formalmente introdotto nella Risoluzione dell’Assemblea Generale delle Nazioni Unite dedicata a Global Health and Foreign Policy e approvata il 12 dicembre 2012. La risoluzione riconosce che la salute ha un ruolo centrale nell’agenda internazionale per lo sviluppo, in quanto è un indicatore di tutte e tre le dimensioni (sociale, ambientale ed economica) dello sviluppo sostenibile.
Nella Risoluzione si raccomanda che «tutte le persone abbiano accesso, senza discriminazioni, all’insieme dei servizi preventivi, curativi e riabilitativi, definiti nazionalmente, e ai farmaci essenziali, sicuri, economici, efficaci e di qualità, con la garanzia che l’uso di questi servizi non esponga i pazienti –particolarmente i gruppi più poveri e vulnerabili – alla sofferenza economica». E si invitano gli Stati membri a «far sì che i sistemi di finanziamento della sanità impediscano il pagamento diretto delle prestazioni da parte dei pazienti e introducano sistemi di prepagamento e di distribuzione del rischio per evitare spese catastrofiche a causa delle cure mediche e il conseguente impoverimento delle famiglie».
Infine, come sottolineato in precedenza, l’UHC è stato riconosciuto come un pilastro dello sviluppo nell’Agenda 2030 affinché tutte le persone possano vivere in salute, con dignità ed uguaglianza.
Lo slogan Health for All and All for Health, che richiama i principi della Dichiarazione di Alma Ata e della Carta di Ottawa, coglie l'impegno ed estendere la salute a tutti e a non lasciare indietro nessuno, considerando l’UHC l’obiettivo perfetto per ridurre le disuguaglianze e garantire equità, trasparenza e inclusione.
Ma, nonostante i buoni propositi, sono moltissimi i Paesi del mondo in cui i costi per le cure essenziali e per gli interventi sono spropositati. Di conseguenza, gran parte della popolazione non riesce a raggiungere il più alto standard di salute.
Uno dei Paesi con i costi più esorbitanti sono gli Stati Uniti, che non hanno mai sviluppato una copertura sanitaria universale e non hanno mai fissato limiti ai pagamenti per i nuovi trattamenti, come risonanza magnetica o trapianti di organi. Negli USA, infatti, non ci sono tasse a sostegno di un sistema sanitario universale, come avviene per esempio in Italia, ma le spese per la salute sono interamente a carico del cittadino. Egli può curarsi solo se precedentemente ha acquistato una polizza assicurativa che copra i costi dell’assistenza sanitaria o se ha soldi sufficienti per far fronte alla visita, al ricovero, all’intervento o per pagarsi i farmaci salvavita di cui necessita.
È abbastanza noto che negli USA, per la collusione tra le case farmaceutiche, i prezzi dei farmaci sono molto più elevati rispetto al resto del mondo. E per farsi un’idea della gravità della situazione, basta considerare il caso dell’insulina, il farmaco ritenuto dall’Organizzazione mondiale della sanità come il più necessario all'interno di in un sistema sanitario nazionale. Ebbene, negli Stati Uniti l’insulina costa 10 volte quel che costa in Canada, tanto che molti diabetici americani attraversano il confine per comprare il medicinale salvavita. I costi, dunque, sono molto alti e davvero astronomici rispetto ad altre parti del mondo. Il costo per un americano per questa terapia, infatti, è raddoppiato in soli 4 anni, passando da $ 2.900 nel 2012 a $ 5.700 nel 2016.
E la situazione continua a peggiorare, tanto che circa 1 americano su 4 è costretto ad auto-razionarsi il farmaco e molti altri sacrificano la terapia o addirittura la sospendono per far fronte alle altre necessità primarie. La drammaticità di questa situazione è evidenziata dalla vicenda clamorosa di Alec Smith-Holt, un 26enne di Minneapolis che, avendo perso il diritto all’assicurazione sanitaria della madre per limiti di età e non avendo un’assicurazione abbastanza alta, non ha potuto permettersi un’assicurazione addizionale (la più economica è di 450$ al mese) né ha potuto spendere 1.300$ ogni mese per l’insulina. Pertanto, ha cominciato a razionarla ed è morto dopo un mese di chetoacidosi diabetica. Il suo caso non è l’unico in quanto tantissimi altri diabetici sono costretti a fare la stessa fine e a ricorrere agli stessi mezzi, soprattutto adesso che la pandemia ha lasciato molti senza assicurazione in seguito alla perdita dei posti di lavoro.
Questa situazione è davvero disumana in quanto nessun malato che fa affidamento sull'insulina dovrebbe chiedersi se sarà in grado di permettersela. È altrettanto tragico il fatto che alcuni considerano il profitto economico più importante della vita umana. Come afferma Laura Marston, diabetica dal 1996, in un’intervista per «The Guardian»:
« Quando hai bisogno di qualcosa come l'insulina 24 ore su 24, 7 giorni su 7, 365 giorni all'anno, non possono esserci ostacoli o precondizioni, deve essere prontamente, facilmente accessibile e conveniente. Se sganciassi la mia pompa per insulina, vomiterei tra due o quattro ore e probabilmente andrei in coma tra 12 o 24. È un problema così urgente per noi. »
L’insulina è solo uno dei problemi della sanità americana. Un altro tasto dolente è quello delle surprise medical bills. Negli ultimi due anni, per esempio, un adulto assicurato su cinque ha ricevuto una fattura medica “a sorpresa” da un fornitore al di fuori della rete convenzionata col proprio assicuratore. E 2/3 degli assicurati teme di non essere in grado di pagare queste fatture.
Per rendersi conto delle cifre astronomiche, ecco i costi di alcune delle prestazioni mediche. Stent coronarico: circa $270.000; appendicectomia: 22.000$; ricovero giornaliero: circa 1500$; lastra e gessatura: circa 10.000$; visita al pronto soccorso: circa 1.400$; viaggio in ambulanza: circa 2.30$0 più 50$ per miglio; per l’intervento chirurgico da trauma, invece, il costo può variare dai 110.000$ a 200.000$ a seconda della gravità delle ferite.
È evidente, dunque, che qualsiasi interazione con il sistema sanitario negli Usa rappresenti un potenziale grave rischio finanziario per la maggior parte degli americani, anche se in generale la situazione è leggermente migliorata con la riforma Obamacare del 2010, grazie alla quale il sistema sanitario tutela molti milioni di cittadini in più, con maggiori incentivi fiscali per l'acquisto di polizze sanitarie.
A fronte di queste situazioni problematiche, però, ci sono altri Paesi in cui viene garantita una copertura sanitaria universale in gran parte gratuita in quanto si intende la salute non solo come bene individuale ma soprattutto come risorsa della comunità. È questo il caso del SSN italiano che si impegna a pagare gran parte delle nostre cure e a fornire le prestazioni e i servizi essenziali (i cosiddetti LEA, ossia Livelli Essenziali di Assistenza), richiedendo solo il pagamento del ticket. Però in moltissimi casi si viene esentati anche dal pagamento del ticket, come nel caso di malattie rare, diabete, invalidità, cardiopatia, malattie croniche, test dell'HIV, gravidanza o diagnosi precoci di tumori.

I progressi fatti nell’accesso della popolazione mondiale ai servizi sanitari sono documentati nel rapporto più recente pubblicato nel 2019 dall’OMS, il Primary Health Care on the Road to Universal Health Coverage. Dal documento emerge che, nonostante l’accesso ai servizi sanitari di base sia migliorato in molte parti del mondo, il ritmo con cui si progredisce sta rallentando sempre di più e che le nazioni più povere risultano ancora indietro. Sempre più persone, di fatto, si trovano ad affrontare notevoli difficoltà economiche per poter pagare i servizi sanitari essenziali. Pertanto, è necessario rimuovere gli ostacoli finanziari che impediscono alle popolazioni dei Paesi più poveri un accesso equo ed efficiente all’assistenza di base. In particolare, si deve investire maggiormente nella promozione della salute e nella prevenzione. In questo modo si diminuisce e si previene la necessità di ricorrere a servizi sanitari più costosi. Inoltre, si aumenta l'efficienza della spesa sanitaria, si salvano vite e si aumenta l'aspettativa di una vita salutare.
Il rapporto sottolinea, inoltre, che l’obiettivo della copertura sanitaria universale, pur essendo ambizioso, è raggiungibile e la possibilità di arrivarci è nelle mani dei governi che dovrebbero investire nell’assistenza sanitaria di base un ulteriore 1% del loro prodotto interno lordo (PIL) attraverso guadagni che derivano da efficienza ed equità. Tuttavia, accanto ai leader politici, anche i cittadini possono contribuire al raggiungimento dell’UHC attraverso una maggiore partecipazione agli investimenti e facendo adeguate scelte economiche, finanziarie e sociali.
L’Onu dichiara, poi, che negli ultimi decenni sono stati fatti grandi progressi per quanto riguarda l’aumento dell’aspettativa di vita, la riduzione di alcune delle cause di morte più comuni legate alla mortalità infantile e materna e l’accesso all’acqua pulita e all’igiene. Sono stati trovati cure e vaccini efficaci per diminuire o debellare malattie che hanno flagellato la popolazione del pianeta per quasi tutto il secolo scorso, come la malaria, la poliomielite, l’AIDS e HIV. La ricchezza globale è aumentata e con essa l’accesso ai servizi sanitari, ai vaccini e agli antibiotici.
Ogni giorno muoiono 17.000 bambini in meno rispetto al 1990; la mortalità materna si è ridotta di quasi il 50% dal 1990; in Asia orientale, nel Nordafrica e nell’Asia meridionale, la mortalità materna si è ridotta di circa due terzi; un numero maggiore di donne sta ricevendo assistenza prenatale; nelle zone in via di sviluppo, l’assistenza prenatale è aumentata dal 65% nel 1990 all’83% nel 2012; le nuove infezioni da HIV tra i bambini sono diminuite del 58% dal 2001; dal 2000, i vaccini contro il morbillo hanno prevenuto quasi 15,6 milioni di morti; 42 Paesi hanno debellato almeno una malattia tropicale negletta (NTD) nel 2020. Altri obiettivi raggiunti possono essere verificati nella pagina The Global Health Observatory della WHO.
Ma, nonostante ciò, l’Onu ribadisce che sono necessari molti altri sforzi per sradicare completamente un’ampia varietà di malattie e affrontare ulteriori problematiche relative alla salute. La strada per un accesso equo al benessere e alla salute è, in effetti, ancora lunga e nel mondo sono presenti consistenti disparità sociali.
Infatti, se i progressi recenti nel miglioramento della salute rappresentano un dato confortante, moltissimi ambiti restano ancora deficitari e suscitano grande preoccupazione. Ogni anno muoiono circa 6 milioni di bambini sotto i 5 anni (di cui 4/5 in Africa subsahariana e nell’Asia meridionale), e circa 300.000 donne muoiono durante la gravidanza o il parto; il tasso di mortalità materna nelle regioni in via di sviluppo è ancora oggi 14 volte maggiore rispetto al tasso di mortalità materna delle regioni sviluppate; 39.8% dei bambini di 6-59 mesi e il 29.9% delle donne di 15-49 anni hanno sofferto di anemia nel 2019; l’AIDS rimane la causa principale di morte tra le donne in età riproduttiva in tutto il mondo e circa 6.000 giovani donne di età compresa tra 15 e 24 anni contraggono l'HIV ogni settimana; 400 milioni di persone non hanno accesso ai servizi per la prevenzione delle malattie a trasmissione sessuale e, in generale, ai servizi di assistenza sanitaria; nei Paesi a basso reddito l’aspettativa di vita alla nascita è inferiore di 18,1 anni rispetto ai Paesi ricchi; un terzo dei bambini soffre di malnutrizione con un conseguente basso tasso di crescita; nel 2020 23 milioni di bambini non hanno ricevuto la vaccinazione DTP3 (difterite-tetano-pertosse) e non sono stati sottoposti alla profilassi antimalarica.
Un altro dato che spaventa è che nel 2020 3,6 miliardi di persone non hanno avuto accesso a strutture igieniche sicure e 844 milioni di persone non hanno ancora un accesso elementare all’acqua. Le conseguenze sono molto gravi in quanto ogni giorno 814 bambini di meno di cinque anni muoiono nel mondo a causa di igiene insufficiente. E ogni anno l’acqua contaminata e l’assenza di igiene provocano due milioni di morti, mentre quasi 800.000 persone sono vittime della dissenteria (diarree gravi) e del colera. Questo nonostante sia stato calcolato che per 1$ investito in servizi igienici-sanitari ci sia un guadagno di 5,50$ per minori costi sanitari, maggiore produttività e meno morti premature. Ma la situazione è ancora più terribile se si considera che lavarsi le mani e possedere dei servizi idrici adeguati sono delle azioni chiave nella lotta al Covid-19, ma che, purtroppo, 2,3 miliardi di persone non hanno accesso a domicilio a sistemi che gli consentano di lavarsi le mani con acqua e sapone.
Almeno la metà della popolazione mondiale non ha accesso ai servizi sanitari essenziali. Inoltre, nel mondo ogni anno 100 milioni di persone sono costrette a vivere in condizione di povertà a causa delle alte spese sanitarie private e circa 800 milioni spendono più del 10% del loro bilancio familiare per pagare il conto di prestazioni mediche out-of-pocket (ovvero quelle private, direttamente a carico delle famiglie). Questo è un fattore importante perché non si può parlare di assistenza sanitaria universale fino a quando i costi da sostenere costituiscono un notevole onere finanziario per le famiglie. Infatti, il target 3.8 implica che le persone non devono incontrare barriere economiche e finanziarie per ricevere i servizi sanitari di alta qualità di cui necessitano. Pertanto, le persone che ricevono cure mediche dovrebbero poter ancora permettersi cibo, alloggio, abbigliamento e altre necessità essenziali, senza andare incontro alla povertà.
È rilevante osservare che cromaticamente il mondo risulta diviso in due in termini di copertura sanitaria: i Paesi con i servizi più inaccessibili, come ci si aspetterebbe, si trovano prevalentemente in Africa, nel Sud-est asiatico, nell’Europa orientale e nell’America latina.
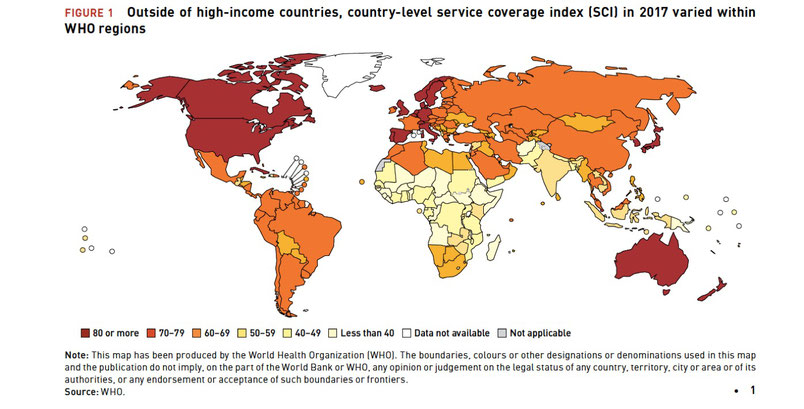
Ciò a conferma ulteriore del fatto che, a causa delle disparità economiche, ambientali e sociali, siamo ancora molto lontani dal raggiungere un accesso equo alla salute. Le diseguaglianze di salute tra i diversi Paesi e al loro interno riflettono le separazioni economiche e sociali di tutta la società. Infatti, la disuguaglianza economica priva moltissime persone nel mondo della possibilità di accedere ai servizi sanitari essenziali, relegandole in uno stato di estrema privazione. E la situazione è più drammatica proprio nei Paesi più poveri in cui le persone soffrono a causa della povertà, della mancanza di cibo e della malnutrizione. Queste problematiche, di fatto, privano di una buona salute e del benessere.
Ma le carenze relative all’assistenza sanitaria nei Paesi meno sviluppati si possono notare anche con la teoria del cubo utilizzata dall’OMS. L’Organizzazione Mondiale della Sanità, infatti, utilizza uno schema cubico per valutare il livello di UHC di un Paese. Questo schema è formato da tre assi: l’asse orizzontale caratterizza la popolazione, ovvero quanta parte delle persone che hanno bisogno dei servizi viene raggiunta (universalità); l’asse relativo alla profondità rappresenta i servizi, ovvero quanta parte dei servizi di cui la popolazione ha bisogno viene garantita (globalità); l’asse verticale, infine, caratterizza i costi, ossia il contributo di spesa sanitaria pubblica per i servizi sanitari necessari alla popolazione (gratuità).

In un sistema sanitario ideale il parallepipedo occuperebbe tutto lo spazio disponibile, in quanto verrebbe raggiunta tutta la popolazione, verrebbero garantiti tutti i servizi necessari (compresi quelli per malattie non trasmissibili, salute mentale e lesioni) e le prestazioni per la prevenzione e la riabilitazione; il tutto senza caricare la popolazione di ulteriori costi diretti.
Se si considera, invece, la situazione di un Paese povero, ad esempio il Senegal, si vedono delle mancanze notevoli in tutte le tre dimensioni, in quanto solo una piccola percentuale dello spazio viene riempita. È evidente, dunque, che per raggiungere veramente la copertura sanitaria di base è necessario riempire tutte e tre le dimensioni e questo comporta importanti scelte politiche, soprattutto per l’utilizzo dei fondi per la spesa sanitaria.
Ad influire, poi, negativamente sulle condizioni di salute di milioni di persone ci sono i cambiamenti climatici legati all’inquinamento e al riscaldamento globale. Essi, infatti, oltre ad alterare le condizioni ambientali causando patologie e neoplasie, costringono parte della popolazione mondiale a vivere in una situazione sanitaria sempre più carente e compromessa, esponendole al rischio di epidemie, alla carenza di servizi igienici adeguati e alla mancanza di un’assistenza sanitaria efficace.
Ancora una volta, quindi, a sentire maggiormente i danni sono le persone più vulnerabili, emarginate e povere. Rilevante in questo senso la dichiarazione di Tedros Adhanom Ghebreyesus, Direttore Generale dell’Organizzazione Mondiale della Sanità:
« Mentre la maggior parte dei bambini di oggi viene vaccinata, troppi sono rimasti indietro. È inaccettabile, ma sono spesso coloro più a rischio – i più poveri, i più emarginati, coloro che sono colpiti da conflitti o costretti ad abbandonare le proprie case – ad esserne privati. »
È impossibile non accorgersi che questa situazione fotografa un divario troppo importante che divide ingiustamente l’umanità e conferma l’esistenza di un gap mai colmato nella tutela delle fasce più deboli della popolazione.
La situazione, poi, è peggiorata considerevolmente a causa della pandemia che ha amplificato gli effetti del disinvestimento sociale e ha contribuito a una stagnazione dei progressi. Infatti, sono stati i più poveri e i più vulnerabili ad essere stati colpiti più duramente dal Covid-19 e questo ha aggravato le disuguaglianze preesistenti. Tuttavia, la pandemia ha anche rafforzato la determinazione a non lasciare indietro nessuno, ha sottolineato la necessità di rafforzare le capacità di leadership delle autorità sanitarie e ha conferito un carattere d’urgenza agli sforzi per il raggiungimento degli obiettivi collegati alla salute e al benessere.
Infatti, nella 74ma Assemblea Mondiale della Sanità, svoltasi nel maggio 2021, il tema è stato: “Porre fine alla pandemia, prevenendo la prossima: costruire insieme un mondo più sano, più sicuro e più giusto”. Si è, quindi, appreso che occorre investire nella capacità e resilienza dei nostri sistemi sanitari, oltre che nel personale sanitario, e raggiungere un migliore coordinamento internazionale per rispondere in modo più efficace ed efficiente alle sfide sanitarie. Per questo è necessario un impegno più forte per la solidarietà globale, l'equità e la cooperazione multilaterale.
Oltre alla risposta alla pandemia, sono stati trattati anche altri temi importanti: il rafforzamento della produzione locale di medicinali e tecnologie sanitarie, salute mentale, prevenzione del diabete, dello sfruttamento e degli abusi sessuali. E, in linea con gli obiettivi del “triplo miliardo”, è stata ribadita la necessità di sostenere le 3 priorità strategiche del Tredicesimo Programma generale di lavoro dell’OMS 2019-2023 (GPW13): verso una copertura sanitaria universale (CSU), una migliore protezione delle persone a fronte delle emergenze sanitarie e la garanzia di una vita sana e del benessere per tutti ad ogni età.

È sempre più urgente ed evidente, dunque, la necessità di intervenire per migliorare la salute delle persone.
Un impegno attivo in questa direzione è quello dell’OMS e dell’Europa con il Programma di Lavoro Europeo 2020-25. L’Oms/Europa, infatti, dichiara di impegnarsi a colmare il divario tra i sistemi sanitari e l’assistenza sanitaria e a coordinare il continuum assistenziale a partire dalla prevenzione clinica, attraverso la diagnosi precoce e lo screening, il trattamento, la riabilitazione e le cure palliative per rispondere ai bisogni delle persone affette da malattie non trasmissibili e trasmissibili. Il Programma si propone anche di elaborare strategie per l’erogazione di servizi economici, accessibili, accettabili e di qualità in materia di assistenza alla salute sessuale e riproduttiva, di aiutare gli Stati membri a migliorare la protezione finanziaria e ad affrontare le difficoltà del personale sanitario (come il burnout e la demotivazione), e di sostenere gli sforzi degli Stati per garantire a tutti l’accesso ai farmaci, ai vaccini e ai prodotti sanitari.
Il lavoro dell’Oms/Europa è integrato, poi, dalla Coalizione per la Salute mentale. Infatti, la salute mentale è fondamentale per il benessere individuale e collettivo ed è molto vulnerabile, come si è potuto constatare anche durante la pandemia. E le problematiche di salute mentale sono molto diffuse in tutte le età e gruppi sociali: dalla diffusione del burnout tra gli operatori sanitari, dai disturbi d’ansia e depressivi tra i giovani e la crescita dei comportamenti autolesionistici e dei suicidi alla sofferenza delle persone affette da demenza e disturbi dello spettro autistico. Per questo è essenziale garantire un’assistenza adeguata ed eliminare la discriminazione, l’esclusione sociale e la stigmatizzazione verso la salute mentale. E la Coalizione si impegna a farlo.
Un altro contributo fondamentale per estendere la salute e il benessere in tutto il mondo è quello delle organizzazioni non profit che promuovono la solidarietà, la pace e il rispetto dei diritti umani. Tra queste Emergency, Medici senza frontiere, Medici con l’Africa, CUAMM, Save the Children, Sightsavers, Cesvi, Avsi e molte altre. Esse si impegnano a curare gratuitamente soprattutto le vittime di guerre, carestie, povertà, mine antiuomo perché sono proprio queste le persone che necessitano maggiormente di sostegno, in quanto, nelle condizioni in cui si trovano, non riescono a raggiungere gli ospedali o a pagare le cure. Per questo hanno bisogno di aiuto urgente e tempestivo.
Nelle guerre contemporanee, il 90% delle vittime sono civili. Donne, bambini, uomini con la sola colpa di essersi trovati nel posto sbagliato al momento sbagliato. È un dovere morale raggiungerli e offrire loro cure mediche e chirurgiche.
Nel sud del mondo si muore di malaria e di tubercolosi, di diarrea e di morbillo, di infezioni respiratorie e di AIDS. In Africa le persone soffrono di disastri ambientali, conflitti etnici, carestie e inondazioni, mancanza di energia elettrica e strutture igieniche, malnutrizione e tanta, tanta povertà. Come si può tollerare una simile situazione?
Ancora nel terzo millennio sono moltissime le donne che muoiono di parto e i bambini che muoiono nei primi mesi di vita. Le cause più frequenti sono la mancanza di accesso a servizi qualificati, i matrimoni precoci, i costi proibitivi dell’assistenza sanitaria e condizioni di indigenza. Qui il divario tra Paesi poveri e Occidente emerge con la massima nettezza. Dai dati UNICEF l'80% della mortalità materna e infantile globale si concentra in due regioni del pianeta: l'Africa subsahariana e l'Asia meridionale. I livelli di mortalità materna sono addirittura 50 volte più alti per le donne africane rispetto a quelle che vivono in Paesi ad alto reddito, e i loro figli hanno una probabilità 10 volte maggiore di morire entro il primo mese di vita rispetto ai neonati dei Paesi ricchi. Per una donna dell'Africa subsahariana il rischio di morire durante gravidanza o parto nel corso della propria vita è pari a 1 su 37; in Europa è di 1 su 6.500. Ma anche all'interno di un singolo Stato possono avere grande peso le differenze di natura etnica e sociale. Negli Stati Uniti, ad esempio, l'indice di rischio per le donne afro-americane è quasi quattro volte superiore a quello delle donne bianche non ispaniche.
Sono dei dati sconfortanti che confermano il divario tragico che sconvolge l’umanità, ma che testimoniano che in Paesi che forniscono a tutti servizi sanitari di alta qualità, a prezzi accessibili e sicuri, le donne e i bambini sopravvivono e crescono sani. Pertanto, come sottolinea Henrietta Fore, Direttore esecutivo dell’UNICEF:
« Un paio di mani esperte per aiutare le madri e i neonati nel periodo della nascita, insieme ad acqua pulita, nutrizione adeguata, medicine e vaccini di base, possono fare la differenza fra la vita e la morte. Dobbiamo fare tutto il necessario per investire nella copertura sanitaria universale per salvare queste preziose vite. »
Un’enorme disuguaglianza è presente anche nella distribuzione dei vaccini contro il Covid-19. Al 5 aprile 2022, è stato vaccinato completamente il 58,04% della popolazione mondiale. L’Europa è al 70,2%; gli USA al 65,6%; l’Italia al 84,3%; l’Africa al 15,3%. Il direttore generale dell’OMS commenta:
« Questa ineguaglianza è assurda, è un modo per diffondere varianti virali capaci di sfuggire ai vaccini, e un oltraggio morale. »
Le malattie tropicali neglette colpiscono oltre un miliardo di persone nel mondo e possono causare disabilità gravi e permanenti. Sono diffuse soprattutto nelle zone rurali, nelle baraccopoli urbane e nelle zone di conflitto. Eppure, queste malattie si possono prevenire, curare ed eliminare.
Le contraddizioni sono moltissime e si estendono a innumerevoli altri ambiti. Viene spontaneo allora chiedersi come siamo arrivati a vivere in un mondo in cui si è disposti a spendere miliardi per il finanziamento di voli spaziali e spese militari, ma non a fare altrettanto per aiutare le persone che perdono la vita per malattie che avrebbero potuto essere prevenute e curate e perché, se non hanno soldi, non possono accedere ai servizi sanitari. È anche molto triste il fatto che la salute venga sempre più spesso considerata un business e che le prestazioni sanitarie siano diventate un bene di consumo di cui possono beneficiare sempre meno persone.
Rilevante per questa riflessione è il Manifesto per una medicina basata sui diritti umani di Emergency:
« Crediamo che essere curati sia un diritto fondamentale e che, come tale, debba essere riconosciuto ad ogni individuo. Perché le cure siano veramente accessibili, devono essere completamente gratuite; perché siano efficaci, devono essere di alta qualità.
Ogni essere umano ha diritto a essere curato a prescindere dalla condizione economica e sociale, dal sesso, dall’etnia, dalla lingua, dalla religione e dalle opinioni. Le migliori cure rese possibili dal progresso e dalla scienza medica devono essere fornite equamente e senza discriminazioni a tutti i pazienti.
Sistemi sanitari di alta qualità devono essere basati sui bisogni di tutti ed essere adeguati ai progressi della scienza medica. Non possono essere orientati, strutturati o determinati dai gruppi di potere né dalle aziende coinvolte nell’industria della salute.
I governi devono considerare come prioritari la salute e il benessere dei propri cittadini, e destinare a questo fine le risorse umane ed economiche necessarie. »
Concludo citando le parole della ONG Medici con l’Africa CUAMM:
« La salute non è un bene di consumo, ma un diritto umano e, come tale, non può essere venduta o comprata. Se la salute è un diritto, l’accesso ai servizi sanitari non può essere un privilegio. Se la salute è un diritto, battersi per il suo rispetto universale è un dovere. L’equità e l’accessibilità dei servizi sono tra le principali sfide per chi ha a cuore la sanità pubblica, lo sviluppo, i diritti umani. »
8 maggio 2022
DELLA STESSA AUTRICE
Il paradosso dell'alimentazione tra fame e spreco
Ampliare la conoscenza per combattere l’indifferenza
SULLO STESSO TEMA
A.G. Pilotto, E se lo Stato non facesse più il suo dovere?
F. Pietrobelli, Dalla crisi sanitaria alla crisi esistenziale
F. Pietrobelli, O si salva l’umanità, o si salva il capitale: non c’è una terza alternativa
S. Ciprian, Noi, l’ambiente e il Coronavirus
F. Segna, Silenzio stampa: l’immoralità di fronte alle sofferenze globali
